

糖皮質激素,也就是大家常說的“激素”藥。糖皮質激素因其具有強大的抗炎作用,在許多急診危重癥患者的治療中甚至起到決定性的作用。但糖皮質激素又是一把雙刃劍,在迅速控制炎癥反應的同時也會產生很多不良反應。
今天,跟隨小編一起來了解一下它!
常用糖皮質激素分類
按作用時間分,糖皮質激素可分為短效、中效與長效三類。
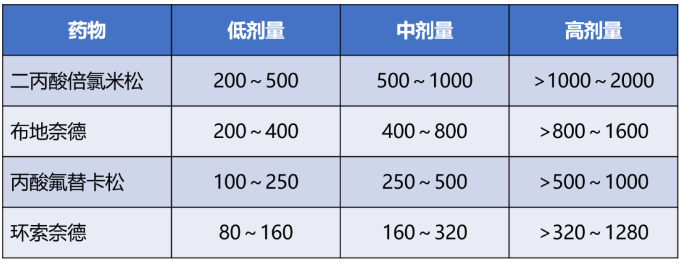
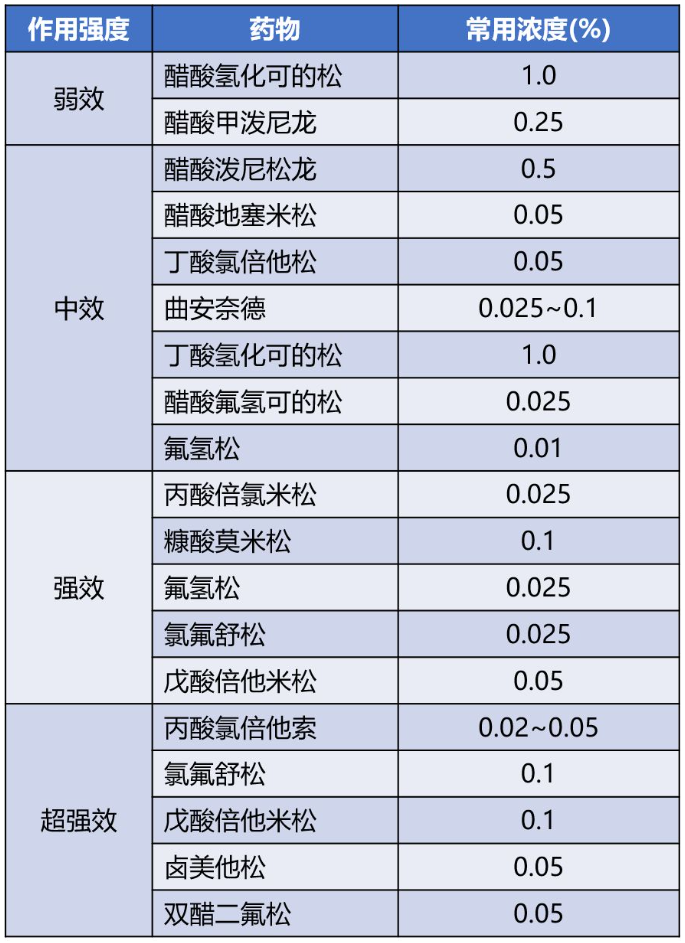
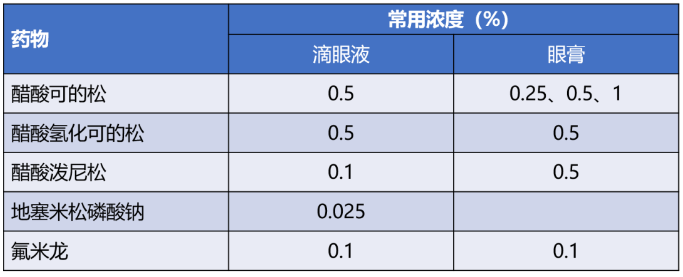
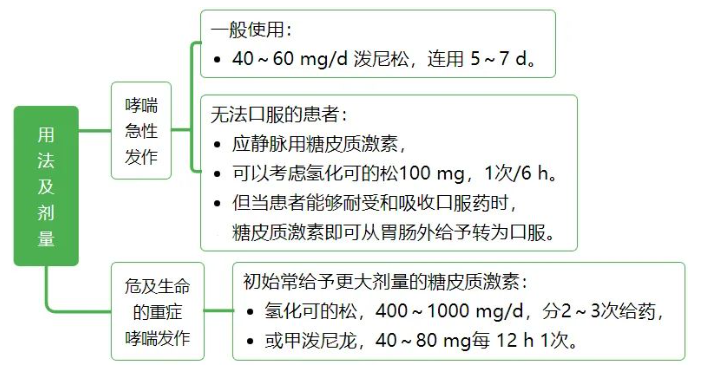
短效藥物如氫化可的松和可的松,作用時間多在 8~12 小時; 中效藥物如潑尼松、潑尼松龍、甲潑尼龍,作用時間多在 12~36 小時; 長效藥物如地塞米松、倍他米松,作用時間多在 36~54 小時。 按給藥途徑分類:可分為口服、注射、局部外用或吸入。 常用糖皮質激素類藥物總結如下: 表1:常用糖皮質激素類比較 注:表中水鹽代謝、糖代謝、抗炎作用的比值均以氫化可的松為 1 計;等效劑量以氫化可的松為標準計 表2:呼吸科常用吸入型糖皮質激素的日劑量(ug) 表3:皮膚科常用外用糖皮質激素類藥物 注:表中糖皮質激素類藥物大多為乳膏或軟膏劑型, 少數為溶液劑或硬膏劑型 表4:眼科局部常用糖皮質激素類藥物比較 糖皮質激素常用劑量選擇 常用劑量一般分為小劑量、中劑量、大劑量、超大劑量和沖擊劑量。 小劑量:相當于潑尼松15mg/d以下。激素占據糖皮質激素受體的50%以下,完全通過基因效應發揮作用而不良反應趨于零。多用于自身免疫性疾病、器官移植的維持治療或腎上腺皮質功能減退癥的替代療法。 中劑量:相當于潑尼松15~30mg/d。激素占據糖皮質激素受體的50%~100%,基因效應呈顯著的劑量依賴性,不良反應也隨劑量與時間的增長而加大。大多數自身免疫性疾病、血液病和過敏性疾病的起始治療劑量都會選擇中劑量。 大劑量:相當于潑尼松30~100mg/d。由于激素受體的飽和度增加,劑量依賴性越來越小,當達到100mg/d時幾乎全部受體都被結合, 糖皮質激素的基因效應達到最大值。但大劑量應用激素不良反應嚴重,不能長期使用。重癥自身免疫性疾病、急性重癥感染、腎上腺危象、急性過敏反應和器官移植起始劑量,經常中、短期應用大劑量激素。 超大劑量:相當于潑尼松劑量>100mg/d。激素與激素受體全部結合,增加劑量后通過非基因效應增加療效。因為對血糖、血壓等生理指標影響巨大,只能短期應用。 沖擊治療:相當于潑尼松劑量>500mg/d。一般為靜脈給藥,多為甲潑尼龍1g/d,連用3~5d后減量至1mg/kg/d。非基因效應可能起更大作用,應特別注意嚴格掌握適應證,避免引起感染、高血壓、高血糖和類固醇性肌炎等不良反應。 不同疾病選用不同劑量。下面主要介紹糖皮質激素在呼吸科常見急癥中的用藥建議、劑量與用法。不要怪小編偏心哦!就是偏心咱呼吸科醫生。 1、 慢性阻塞性肺疾病急性加重(AECOPD) 建議:推薦所有 AECOPD 患者接受全身性糖皮質激素治療。 用法及劑量: 潑尼松 40 ~ 60 mg 1 次/d,治療持續時間為 5 ~ 7 d。 療程結束時,如果患者已明顯恢復,則可直接停用糖皮質激素,而不是逐漸減量至停藥。 2、過敏性哮喘急性發作 建議:急性發作時應先給予吸入短效 β 受體激動劑(SABA),如不能完全緩解、癥狀持續,應開始給予糖皮質激素。 用法及劑量: 吸入型糖皮質激素—大幅增加吸入型糖皮質激素的劑量,急性發作期可以 2 ~ 4 h 給予 1 次。但哮喘急性發作時,吸入型糖皮質激素的劑量加倍往往不能有效替代口服糖皮質激素。 全身性使用糖皮質激素:推薦對需要急診處理的哮喘急性發作患者盡早全身性使用糖皮質激素: 提醒:初始超大劑量(例如,甲潑尼龍 500 mg 快速靜脈給予)并不比初始大劑量(125 mg)更有效。幾乎所有需急診重癥哮喘發作都要序貫使用 5 ~ 10 d 的口服糖皮質激素。大多數重度發作需要 10 ~ 14 d 緩解(肺功能恢復至基線)。 3、普通成人社區獲得性肺炎(CAP) 建議:糖皮質激素用于 CAP 輔助治療尚有爭議。如果有證據表明 CAP 患者的宿主炎癥反應過度或失調,建議輔助使用糖皮質激素。這些證據定義為膿毒癥或需要 FiO2 > 50% 的呼吸衰竭伴 ≥ 1 項以下特征:代謝性酸中毒(動脈血 pH 值 < 7.3)、乳酸 > 4 mmol/L、C 反應蛋白 > 150 mg/L。這些患者的死亡風險高,很可能獲益。 若已知 CAP 患者由流感病毒或真菌(如曲真菌)引起,使用糖皮質激素應該慎重。糖皮質激素應該避免用于有重度不良事件危險因素的 CAP 患者,例如近期消化道出血者、糖尿病控制不良者,或重度免疫功能受損者。 4、 過敏性休克 建議:WHO 過敏性休克指南認為,腎上腺素為一線用藥,糖皮質激素可作為治療過敏性休克的二線用藥,如靜脈應用氫化可的松、甲潑尼龍或者口服強的松或強的松龍。但其作用尚未被證實。 5、 放射性肺炎 建議:急性放射性肺炎的癥狀通常發生于放療后 4 ~ 12 周,可表現為發熱、干咳、呼吸困難。使用糖皮質激素治療起效迅速,推薦使用。 用法及劑量: 潑尼松 40 ~ 60 mg/d,口服 2 ~ 4 周,用 3 ~ 12 周逐漸減量至停藥。 糖皮質激素藥物不良反應 1、感染 發生機制: 抑制機體免疫力。此外,應用糖皮質激素后,發熱、咳嗽等炎癥癥狀被掩蓋,影響感染早期識別,延誤診斷。一般來說,由于沖擊治療導致免疫功能下降而繼發的感染,多在沖擊治療后的1~2周才出現。 處理措施: 監測血常規、C反應蛋白等指標的變化;密切觀察與外界相通的四個“道”——呼吸道、消化道、尿道、膽道等部位易發生感染腔道的癥狀;可以使用免疫球蛋白,增強非特異性免疫功能;注意病原不明的細菌感染、耐藥性細菌、真菌及病毒感染均應忌用。 2、庫欣綜合征 發生機制: 長期大劑量皮質激素治療會引起外源性庫欣綜合征, 包括向心性肥胖、滿月臉、水牛背等。 處理措施: 一般無需特殊處理, 在停藥后可自行消失, 必要時可對癥治療,如利尿藥物。 3、誘發和加重潰瘍 發生機制: 刺激胃酸和蛋白酶分泌,誘發或加重原有潰瘍。 處理措施: 中等劑量以上及潰瘍病史者注意觀察胃腸粘膜病變;沖擊治療者需要常規用胃腸粘膜保護藥物米索前列醇或質子泵抑制劑(PPI)拉唑類。 4、糖尿病 發生機制: 抑制外周組織對葡萄糖的攝取和利用,促進糖原異生,可導致糖耐量異常和糖尿病。 處理措施: 監測血糖,適時使用二甲雙胍、胰島素等降糖藥物控制血糖。 5、高血壓 發生機制: 鈉潴留導致血容量增加。此外,糖皮質激素可引起血管壁對血管緊張素II和兒茶酚胺的反應增加。 處理措施: 監測血壓,適時應用利尿劑、沙坦類藥物ARB/普利類ACEI等降壓藥。 6、骨質疏松 發生機制: 糖皮質激素導致鈣在腸道的吸收減少,以及尿中排出增加。此外,糖皮質激素還可以誘導成骨細胞凋亡,破骨細胞活性增加等。 處理措施: “α骨化三醇+維生素D”。凡接受糖皮質激素(劑量相當于強的松≥5mg/d)的患者就應該開始治療,也就是說只要使用激素,就應該同時服用,這是是防治骨質疏松的首選措施。 7、精神神經癥狀 發生機制: 提高中樞神經系統興奮性,出現欣快、激動、失眠;可誘發精神失常。 處理措施: 一旦出現精神癥狀應及時停藥, 同時使用鎮靜藥, 并加強心理疏導及監護。 8、撤藥綜合征 發生機制: 長期外源性糖皮質激素使用會抑制下丘腦-垂體-腎上腺軸(hypothalamic-pituitary-adrenal axis,HPA)。驟然停藥或快速減量會原發疾病的復發而表現出的腎上腺皮質功能降低。 處理措施: 激素的減量一般應遵循“先快后慢”“先大后小”的原則, 如沖擊治療可直接減量到0.5~1mg/kg/d;初始治療劑量為60mg/d, 可直接減量至40mg/d, 然后每1~2周減原劑量的10%或5mg, 當劑量<7.5mg/d后可維持相對時間長一些, 小劑量激素治療不良反應少可長期維持使用。一般在病情活動時一日量宜分次給藥, 病情穩定后改為模擬激素生理分泌周期, 晨起1次頓服給藥或間日頓服給藥。 糖皮質激素使用注意事項 激素最佳服用時間在早晨7-8點,這可以減小對內源性糖皮質激素分泌節律的影響。而如果是晚上吃激素藥,則會明顯干擾內源性糖皮質激素分泌節律。吃錯時間,對抑制HPA軸作用更猛烈,產生更多的副作用。 如果使用一個品牌的激素已經獲得良好效果,不宜將品牌換來換去。 空腹或不空腹,對激素本身沒有影響。不過,飯后服可以減輕部分患者的胃腸道不適癥狀。 激素可以和牛奶一起服用。 服用激素期間,不建議喝酒。激素與酒精有相互作用。 遵醫囑,按時、按量服用激素很重要。 激素副作用非常多,但不是每個副作用都會發生在每個人身上(有些是比較罕見的),這與激素使用的量、使用的時間、個人差異有很大關系。 激素引起的外貌變化,不要過度焦慮,在激素減量至停用后,容貌會恢復。 適當控制食欲,堅持運動鍛煉,不讓體重增長過快,可以減少紫紋生成。 由于激素可引起青光眼、白內障,如果沒有及時發現甚至可能導致失明,建議服用激素期間在眼科定期隨診。 激素引起的血壓升高、血脂紊亂,一般能在停藥后恢復。 經常鍛煉,尤其是一些負重練習,可以減少骨質流失,預防激素導致的骨質疏松。 注意預防跌倒,比如浴室滑,注意放置防滑墊等措施。激素導致骨骼脆性增加,摔倒后更容易發生骨折。 適當喝牛奶(如果喝牛奶不舒服,可以喝舒化奶或酸奶),增加鈣攝入。 經常曬曬太陽。 不要抽煙,抽煙也會引起骨質疏松,副作用增強。 激素大于20mg時,有庫欣綜合征面容(滿月臉、多毛等)的患者,發生股骨頭壞死概率更高。股骨頭壞死初期篩查建議使用核磁,隨訪可用X線或CT。 情緒波動是正常的,接受自己,多和朋友家人們談談心。激素有時會引起抑郁、躁狂,如果你出現了明顯的情緒障礙、覺得活著沒意思,一定要尋求外界幫助,及時看精神科或心理醫生。 激素導致血糖升高,大多數人在激素停藥后完全恢復。 使用激素期間,容易發生各種各樣的感染,一定要嚴防感染,避免接觸其他感染人群。 出現發熱、寒戰等情況,及時與醫生聯系。 激素導致白細胞反應性升高,一般不需要特殊處理,無需緊張。 激素導致兒童身高受限,在激素停用后會有追趕性生長。 (文章僅供專業人士參考)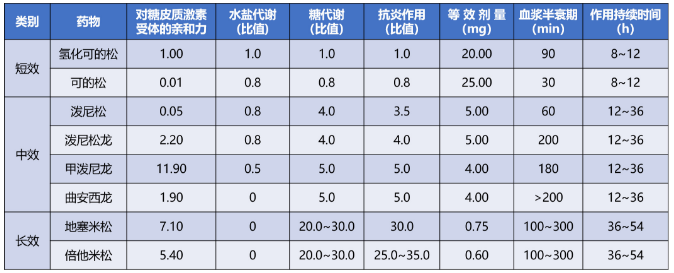




這是一個特別罕見的病例,小女孩出生時...

雙手皮膚干燥、老化,接觸水后皮膚變白、脫皮,水干后...

來源:村醫導刊 □湖南省衛生計生委基層衛生處 王...


5月8日,發表在Cell子刊《Cell ...